Σπερμοδιάγραμμα, πως γίνεται η ανάλυση σπέρματος
Σπερμοδιάγραμμα για εξέταση ανδρικής γονιμότητας
Το σπερμοδιάγραμμα (επίσης γνωστό ως ανάλυση σπέρματος) είναι ένα βασικό διαγνωστικό εργαλείο που χρησιμοποιείται στην αξιολόγηση της ανδρικής γονιμότητας. Παρέχει ζωτικής σημασίας πληροφορίες σχετικά με την ποιότητα και την υγεία του σπέρματος, κάτι που είναι ζωτικής σημασίας για τα ζευγάρια που προσπαθούν να συλλάβουν, καθώς και για τις θεραπείες γονιμότητας όπως η εξωσωματική γονιμοποίηση (IVF) ή η ενδομήτρια σπερματέγχυση (IUI). Ας δούμε τις βασικές πτυχές του σπερμοδιαγράμματος, τις προηγμένες τεχνικές αξιολόγησης του σπέρματος και τη σημασία της κατανόησης των διαφόρων ανωμαλιών του σπέρματος.
Τι είναι το σπερμοδιάγραμμα;
Το σπερμοδιάγραμμα είναι εξέταση που εκτελείται σε ένα εργαστήριο ανδρολογίας για την αξιολόγηση των χαρακτηριστικών και της ποιότητας του σπέρματος, όπως:
- Συγκέντρωση: Μετρά τον αριθμό των σπερματοζωαρίων που υπάρχουν σε δεδομένο όγκο σπέρματος.
- Συνολικός όγκος: Το γινόμενο της συγκέντρωσης και του συνολικού όγκου του δείγματος σπέρματος.
- Κινητικότητα: Αναφέρεται στην ικανότητα του σπέρματος να κινείται. Ένα φυσιολογικό σπερμοδιάγραμμα θα πρέπει να δείχνει περίπου 32% έως 42% συνολική κινητικότητα. Πιο αναλυτικά:
- Ενεργός κινητικότητα: Σπερματοζωάρια που κινούνται αποτελεσματικά προς τη σωστή κατεύθυνση.
- Μειωμένη κινητικότητα: Σπέρματα που κινούνται αλλά όχι αποτελεσματικά.
- Μη κινητικό: Σπέρμα που δεν κινείται.
Εκτός από αυτούς τους παράγοντες, αξιολογείται η μορφολογία του σπέρματος για να καθοριστεί πόσα σπερματοζωάρια εμφανίζονται φυσιολογικά ως προς τη δομή τους. Ενώ μπορεί να ανησυχεί τους ασθενείς το γεγονός ότι μόνο ένα μικρό ποσοστό σπερματοζωαρίων παρουσιάζει φυσιολογική μορφολογία, είναι σημαντικό να θυμόμαστε ότι η παραγωγή ανδρικού σπέρματος είναι εξαιρετικά μεταβλητή και ένα υγιές δείγμα έχει περισσότερα από 4% φυσιολογικά σπερματοζωάρια.
Σπερμοδιάγραμμα Κόστος
Επικοινωνήστε μαζί μας για να συζητήσουμε αν όντως χρειάζεστε σπερμοδιάγραμμα και να σας ενημερώσουμε για το κόστος του.
Πως γίνεται το σπερμοδιάγραμμα
Πόσες μέρες πρέπει να απέχω από εκσπερμάτιση πριν την εξέταση;
Συνιστάται να απέχετε από εκσπερμάτιση για 2 έως 3 ημέρες πριν από την εξέταση. Αυτό εξασφαλίζει ότι το δείγμα θα έχει τη μέγιστη συγκέντρωση και ποιότητα. Ο γιατρός σας θα σας δώσει συγκεκριμένες οδηγίες ανάλογα με την περίπτωσή σας.
Μπορώ να συλλέξω το δείγμα στο σπίτι, ή πρέπει να γίνει στο κέντρο;
Μπορείτε να συλλέξετε το δείγμα σε ειδικό αποστειρωμένο δοχείο είτε στο σπίτι σας είτε στις εγκαταστάσεις μας. Αν επιλέξετε να το συλλέξετε στο σπίτι, είναι σημαντικό να το φέρετε στο κέντρο μας μέσα σε 30–60 λεπτά από τη συλλογή. Το δείγμα πρέπει να διατηρείται σε θερμοκρασία σώματος κατά τη μεταφορά. Πολλοί ασθενείς επιλέγουν να συλλέξουν το δείγμα στους ειδικά διαμορφωμένους, ιδιωτικούς χώρους που διαθέτουμε στο EmBIO για να αποφύγουν καθυστερήσεις.
Πόσο γρήγορα πρέπει να αναλυθεί το δείγμα μετά τη συλλογή;
Το δείγμα πρέπει να αναλυθεί μέσα σε μία ώρα από τη συλλογή για να έχουμε ακριβή αποτελέσματα σχετικά με την κινητικότητα και τη βιωσιμότητα των σπερματοζωαρίων. Το εργαστήριό μας είναι εξοπλισμένο για να επεξεργάζεται άμεσα τα δείγματα.
Πόσος χρόνος χρειάζεται για τα αποτελέσματα;
Θα έχετε τα αποτελέσματα του σπερμοδιαγράμματος μέσα σε 2 ημέρες περίπου. Έπειτα, θα κανονίσουμε μια συνάντηση για να συζητήσουμε τα ευρήματα και τα επόμενα βήματα.
Υπάρχουν φάρμακα που πρέπει να αποφύγω πριν την εξέταση;
Ορισμένα φάρμακα, όπως τα αναβολικά στεροειδή ή συμπληρώματα τεστοστερόνης, μπορούν να επηρεάσουν την παραγωγή σπέρματος. Ενημερώστε το γιατρό σας στο EmBIO για οποιοδήποτε φάρμακο ή συμπλήρωμα λαμβάνετε.
Υπάρχουν κίνδυνοι ή παρενέργειες από την εξέταση;
Το σπερμοδιάγραμμα είναι ασφαλές και δεν έχει παρενέργειες. Ωστόσο, κάποιοι άνδρες μπορεί να νιώσουν άγχος ή αμηχανία κατά τη συλλογή του δείγματος. Στο EmBIO δίνουμε προτεραιότητα στην άνεση και την ιδιωτικότητά σας.
Αποτελέσματα Σπερμοδιαγράμματος
Οι φυσιολογικές τιμές στο σπερμοδιάγραμμα, σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας (ΠΟΥ), είναι οι εξής:
- Όγκος: > 1,5 ml
- pH: 7,2 – 8,0
- Συγκέντρωση σπερματοζωαρίων: ≥ 15 εκατομμύρια/ml
- Συνολικός αριθμός σπερματοζωαρίων: ≥ 39 εκατομμύρια ανά εκσπερμάτιση
- Συνολική κινητικότητα (προοδευτική και μη προοδευτική): ≥ 40%
- Προοδευτική κινητικότητα: ≥ 32%
- Φυσιολογική μορφολογία: ≥ 4%
- Ζωτικότητα: ≥ 54% ζωντανά σπερματοζωάρια
- Ρευστοποίηση: < 30 λεπτά
Είναι σημαντικό να σημειωθεί ότι οι τιμές αυτές αποτελούν κατώτατα όρια αναφοράς. Ένα φυσιολογικό σπερμοδιάγραμμα μπορεί να έχει τιμές υψηλότερες από αυτές.
Αν τα αποτελέσματά μου είναι μη φυσιολογικά, σημαίνει ότι είμαι υπογόνιμος;
Όχι, μη φυσιολογικά αποτελέσματα δεν σημαίνουν απαραίτητα ότι είστε υπογόνιμος. Υπάρχουν πολλοί παράγοντες που επηρεάζουν την ποιότητα του σπέρματος, και συχνά θεραπείες ή αλλαγές στον τρόπο ζωής μπορούν να βελτιώσουν την κατάσταση. Στο EmBIO προσεγγίζουμε ολιστικά την κάθε περίπτωση για να βρούμε την καλύτερη λύση.
Πρέπει να επαναλάβω την εξέταση αν τα πρώτα αποτελέσματα είναι φυσιολογικά;
Αν τα πρώτα αποτελέσματα είναι φυσιολογικά, πιθανότατα δεν χρειάζεται να επαναλάβετε το σπερμοδιάγραμμα εκτός αν σας το συστήσει ο γιατρός σας. Ωστόσο, αν προσπαθείτε να συλλάβετε και δεν υπάρχει επιτυχία, μπορεί να χρειαστεί επαναξιολόγηση.
Μπορεί ο τρόπος ζωής να επηρεάσει την ποιότητα του σπέρματος;
Ναι, ο τρόπος ζωής παίζει σημαντικό ρόλο στην ποιότητα του σπέρματος. Μια ισορροπημένη διατροφή πλούσια σε αντιοξειδωτικά, τακτική άσκηση και διατήρηση φυσιολογικού βάρους μπορούν να βελτιώσουν την υγεία των σπερματοζωαρίων. Στο EmBIO μπορούμε να σας δώσουμε εξατομικευμένες συμβουλές.
Το κάπνισμα ή η κατανάλωση αλκοόλ επηρεάζουν τις παραμέτρους του σπέρματος;
Ναι, το κάπνισμα και η υπερβολική κατανάλωση αλκοόλ επηρεάζουν αρνητικά τον αριθμό, την κινητικότητα και τη μορφολογία του σπέρματος. Η διακοπή του καπνίσματος και ο περιορισμός του αλκοόλ είναι σημαντικά αν προσπαθείτε να συλλάβετε.
Τι γίνεται αν η εξέταση δείξει χαμηλό αριθμό ή μειωμένη κινητικότητα;
Αν τα αποτελέσματα δείξουν χαμηλό αριθμό ή κινητικότητα, μπορεί να συστηθούν περαιτέρω εξετάσεις για να εντοπιστεί η αιτία. Στο EmBIO προσφέρουμε εξειδικευμένες θεραπείες, όπως η μικρογονιμοποίηση (ICSI), που μπορεί να βοηθήσει σε περιπτώσεις ανδρικής υπογονιμότητας.
Μπορεί το άγχος να επηρεάσει τα αποτελέσματα του σπερμοδιαγράμματος;
Ναι, το άγχος μπορεί να επηρεάσει τα επίπεδα ορμονών και την παραγωγή σπέρματος. Συνιστούμε τεχνικές χαλάρωσης, συμβουλευτική ή αλλαγές στον τρόπο ζωής για τη μείωση του άγχους. Στο EmBIO παρέχουμε ψυχολογική υποστήριξη κατά τη διάρκεια της διαδικασίας.
Πόσο συχνά πρέπει να κάνω σπερμοδιάγραμμα αν προσπαθούμε να συλλάβουμε;
Αν προσπαθείτε να συλλάβετε, συνιστάται να κάνετε σπερμοδιάγραμμα κάθε 6–12 μήνες για να παρακολουθείτε τυχόν αλλαγές. Ο γιατρός σας στο EmBIO θα σας καθοδηγήσει ανάλογα με την περίπτωσή σας.
Αν τα αποτελέσματα είναι μη φυσιολογικά, ποια είναι τα επόμενα βήματα;
Αν τα αποτελέσματα δεν είναι φυσιολογικά, οι ειδικοί μας στο EmBIO θα σχεδιάσουν ένα εξατομικευμένο πλάνο θεραπείας. Οι επιλογές περιλαμβάνουν:
- Αλλαγές στον τρόπο ζωής
- Φαρμακευτική αγωγή ή ορμονοθεραπεία
- Εξειδικευμένες μεθόδους, όπως IVF ή ICSI
- Χειρουργική παρέμβαση, αν χρειάζεται (π.χ. για κιρσοκήλη)
Στο EmBIO, δεσμευόμαστε να σας βοηθήσουμε να ξεπεράσετε κάθε πρόκληση και να κάνετε το όνειρό σας για μια οικογένεια πραγματικότητα. Είμαστε δίπλα σας σε κάθε βήμα!
Δωρεάν Online Συμβουλευτική με τον Δρ Θάνο Παράσχο και την ομάδα του
Προηγμένες τεχνικές αξιολόγησης σπέρματος
Πέρα από τις βασικές παραμέτρους, μπορούν να χρειαστούν πιο προηγμένες αξιολογήσεις για να αποκτήσουμε μια βαθύτερη κατανόηση της ποιότητας του σπέρματος. Ορισμένες από αυτές τις προηγμένες μεθόδους περιλαμβάνουν:
1. Αξιολόγηση κατακερματισμού του DNA
Το DNA του σπέρματος είναι ιδιαίτερα συμπιεσμένο για να χωρέσει στη μικρή κεφαλή του σπέρματος, καθιστώντας το πιο επιρρεπές σε κατακερματισμό ή σπασίματα. Μια ορισμένη ποσότητα κατακερματισμού του DNA είναι φυσιολογική, αλλά ο υπερβολικός κατακερματισμός μπορεί να εμποδίσει την ικανότητα του σπέρματος να γονιμοποιήσει το ωάριο και να επηρεάσει την επιτυχή ανάπτυξη ενός εμβρύου.
Μια εξέταση κατακερματισμού του DNA μπορεί να βοηθήσει στον εντοπισμό σπερματοζωαρίων με χαμηλότερα επίπεδα βλάβης για χρήση σε θεραπείες γονιμότητας, βελτιώνοντας τις πιθανότητες επιτυχούς γονιμοποίησης.
2. Γενετική δοκιμή
Ο άνδρας σύντροφος μπορεί να εξεταστεί για κληρονομικές ασθένειες που μπορεί να επηρεάσουν την επιτυχία των θεραπειών γονιμότητας ή την υγεία των μελλοντικών απογόνων. Αυτό είναι ιδιαίτερα σημαντικό για ασθενείς που χρησιμοποιούν δότες σπέρματος ή για εκείνους που αντιμετωπίζουν επανειλημμένες αποτυχίες εμφύτευσης.
3. Συμπληρωματικές αναλύσεις
Για την αξιολόγηση της υγείας του σπέρματος μπορούν να πραγματοποιηθούν και άλλες εξετάσεις, όπως:
Καλλιέργειες για την ανίχνευση λοιμώξεων: Οι λοιμώξεις ή οι φλεγμονές μπορεί να επηρεάσουν την ποιότητα του σπέρματος και μπορεί να αντιμετωπιστούν με αντιβιοτικά ή αντιφλεγμονώδη φάρμακα για τη βελτίωση της γονιμότητας. Για παράδειγμα, το ουρεόπλασμα επικάθεται στην κεφαλή των σπερματοζωαρίων και επηρεάζει το αποτέλεσμα της εξωσωματικής, μιας και έχει συσχετισθεί με αυξημένο ποσοστό αποβολών. Στη μικροβιολογική εξέταση του σπέρματος ψάχνουμε για αερόβια και αναερόβια μικρόβια, χλαμύδια, μυκόπλασμα και ουρεόπλασμα.
FISH (υβριδισμός με φθορισμό in situ): Αυτή η εξέταση βοηθά στον εντοπισμό σπερματοζωαρίων με μη φυσιολογικό αριθμό χρωμοσωμάτων, γεγονός που μπορεί να σηματοδοτήσει την ανάγκη για έλεγχο εμβρύων σε ορισμένες θεραπείες γονιμότητας.

Ανάλυση σπέρματος: Μια λεπτομερής ματιά
Μια λεπτομερής ανάλυση σπέρματος περιλαμβάνει την εξέταση διαφόρων σημαντικών πτυχών, όπως
1. Συγκέντρωση σπέρματος
Η συγκέντρωση σπέρματος μετράται με την καταμέτρηση των σπερματοζωαρίων κάτω από μικροσκόπιο. Αυτό παρέχει έναν μέσο αριθμό σπερματοζωαρίων σε ένα δείγμα, ο οποίος είναι ζωτικής σημασίας για την αξιολόγηση του δυναμικού γονιμότητας.
2. Μορφολογία
Η μορφολογία του σπέρματος αξιολογεί το σχήμα και τη δομή του σπέρματος. Σε ένα φυσιολογικό σπερματοζωάριο ξεχωρίζει με σαφήνεια η κεφαλή, το μέσο και η ουρά. Οι ανωμαλίες μπορεί να περιλαμβάνουν:
Ατέλειες της κεφαλής: Δύο κεφαλές, μεγάλες ή μικρές κεφαλές ή κεφαλές με ανώμαλο σχήμα.
Ελαττώματα του μέσου τμήματος: Το μεσαίο τμήμα τροφοδοτεί την κίνηση της ουράς και τα ελαττώματα εδώ μπορούν να επηρεάσουν την κινητικότητα.
Ατέλειες της ουράς: Ουρές που είναι πολύ μακριές, πολύ κοντές ή ανώμαλα στριμμένες μπορεί να επηρεάσουν την ικανότητα του σπέρματος να κολυμπήσει προς το ωάριο.
3. Κινητικότητα
Η κινητικότητα αξιολογείται παρατηρώντας πόσο καλά κινούνται τα σπερματοζωάρια. Η ικανότητα των σπερματοζωαρίων να κολυμπούν αποτελεσματικά προς τα εμπρός είναι κρίσιμη για τη γονιμοποίηση ενός ωαρίου.
4. Δοκιμή RIM
Το τεστ RIM αξιολογεί πόσο καλά αποδίδει το σπέρμα μετά τη συμπύκνωση, η οποία μπορεί να βελτιώσει τη συγκέντρωση, την κινητικότητα και τη μορφολογία του σπέρματος, ώστε να αυξηθούν οι πιθανότητες επιτυχίας στις θεραπείες υποβοηθούμενης αναπαραγωγής (ενδομήτρια σπερματέγχυση ή εξωσωματική γονιμοποίηση).
5. Αντισπερμικά αντισώματα
Τα αντισώματα είναι μέρος της φυσικής αντίδρασης του οργανισμού απέναντι σε ξένα κύταρα και την προστασία από λοιμογόνους παράγοντες. Ωστόσο υπάρχει περίπτωση να παρατηρηθεί ανοσολογική αντίδραση έναντι του σπέρματος, μια πιθανή αυτοάνοση διαταραχή, που προκαλεί συγκολλήσεις των σπερματοζωαρίων. Έχει παρατηρηθεί ότι οι συγκολλήσεις των σπερματοζωαρίων παίζουν σημαντικό ρόλο στο 10 – 20% των ζευγαριών με προβλήματα υπογονιμότητας.
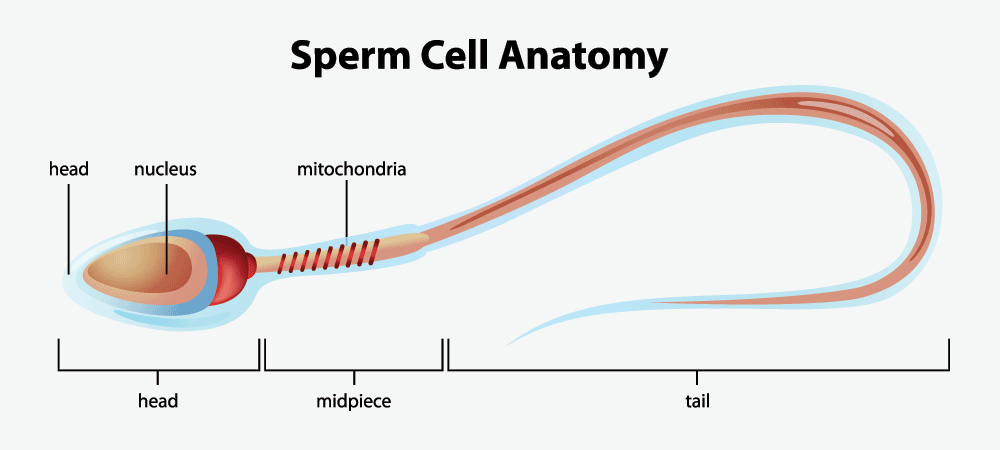
Ορολογίες στην ανάλυση σπέρματος
Η κατανόηση των βασικών όρων που χρησιμοποιούνται στην ανάλυση σπέρματος μπορεί να βοηθήσει τους ασθενείς να κατανοήσουν καλύτερα τα αποτελέσματά τους και τις πιθανές προκλήσεις γονιμότητας:
- Ασπερμία: Πλήρης έλλειψη σπέρματος, που υποδηλώνει ότι δεν υπάρχει παραγωγή σπέρματος.
- Αζωοσπερμία: Απουσία σπέρματος στο σπέρμα, με αποτέλεσμα κενή εκσπερμάτιση.
- Ασθενοζωοσπερμία: Λιγότερο από το 32% των σπερματοζωαρίων κινείται προοδευτικά ή η συνολική κινητικότητα είναι κάτω από 40%.
- Ολιγοσπερμία: Χαμηλή συγκέντρωση σπέρματος.
- Νεκροζωοσπερμία: Περισσότερο από το 60% των σπερματοζωαρίων στο δείγμα είναι νεκρά.
- Τερατοζωοσπερμία: Περισσότερο από το 4% των σπερματοζωαρίων έχουν ανώμαλη μορφολογία.
- Λευκοκυτταροσπερμία: Υψηλός αριθμός λευκών αιμοσφαιρίων στο σπέρμα, που υποδηλώνει πιθανή λοίμωξη ή φλεγμονή.
Θεραπεία των ανωμαλιών του σπέρματος
Ορισμένες από αυτές τις καταστάσεις, όπως η ολιγοσπερμία (χαμηλή συγκέντρωση σπέρματος) και η ασθενοζωοσπερμία (κακή κινητικότητα), είναι αντιμετωπίσιμες μέσω ορμονικών θεραπειών ή αλλαγών στον τρόπο ζωής. Ωστόσο, πιο σοβαρές καταστάσεις όπως η αζωοσπερμία (πλήρης έλλειψη σπέρματος) μπορεί να απαιτούν πιο προηγμένες παρεμβάσεις, όπως ορμονικές θεραπείες ή θεραπείες υποβοηθούμενης αναπαραγωγής. Εάν τα βλαστικά κύτταρα του σπέρματος έχουν υποστεί βλάβη, οι θεραπευτικές επιλογές μπορεί να είναι περιορισμένες.
Συμπέρασμα
Το σπερμοδιάγραμμα αποτελεί βασικό εργαλείο για τη διάγνωση προβλημάτων ανδρικής γονιμότητας, παρέχοντας πολύτιμες πληροφορίες για την ποιότητα του σπέρματος. Με την έλευση προηγμένων τεχνικών αξιολόγησης του σπέρματος, συμπεριλαμβανομένων των δοκιμών κατακερματισμού του DNA και του γενετικού ελέγχου, οι ειδικοί σε θέματα γονιμότητας μπορούν να προσαρμόζουν καλύτερα τις θεραπείες στις ατομικές ανάγκες των ασθενών.
Η κατανόηση της ορολογίας και των παραμέτρων της ανάλυσης σπέρματος είναι το κλειδί για τη λήψη σωστών αποφάσεων σχετικά με τις θεραπείες γονιμότητας και τις πιθανές παρεμβάσεις. Είτε μέσω απλών αλλαγών στον τρόπο ζωής είτε μέσω προηγμένων τεχνολογιών υποβοηθούμενης αναπαραγωγής, πολλές ανωμαλίες του σπέρματος μπορούν να αντιμετωπιστούν, προσφέροντας ελπίδα στα ζευγάρια που αντιμετωπίζουν προκλήσεις γονιμότητας.
Σπερμοδιάγραμμα Κόστος
Επικοινωνήστε μαζί μας για να συζητήσουμε αν όντως χρειάζεστε σπερμοδιάγραμμα και να σας ενημερώσουμε για το κόστος του.

Ερωτήσεις και απαντήσεις για την ανάλυση σπέρματος
Ποιες είναι οι μέθοδοι που χρησιμοποιούνται για την καταμέτρηση του σχήματος των σπερματοζωαρίων και του ποσοστού των φυσιολογικών σχημάτων; Ποια είναι η πιο αξιόπιστη μέθοδος;
Η μορφολογία των σπερματοζωαρίων (το σχήμα και η δομή τους) εκτιμάται συνήθως με οπτική ανάλυση στο μικροσκόπιο. Εκπαιδευμένοι τεχνικοί παρατηρούν το δείγμα σπέρματος, μετρούν το σύνολο των σπερματοζωαρίων και αξιολογούν το ποσοστό των φυσιολογικών σχημάτων με βάση καθιερωμένα κριτήρια, όπως τα αυστηρά κριτήρια Kruger. ωστόσο, η οπτική ανάλυση μπορεί μερικές φορές να εισάγει μεταβλητότητα λόγω ανθρώπινου λάθους ή ερμηνείας. Η πιο αξιόπιστη μέθοδος είναι η ανάλυση σπέρματος με τη βοήθεια υπολογιστή (CASA), η οποία μειώνει την ανθρώπινη υποκειμενικότητα με τη χρήση λογισμικού για τη μέτρηση της μορφολογίας του σπέρματος με μεγαλύτερη συνέπεια. Εάν το εργαστήριό σας χρησιμοποιεί μόνο οπτική ανάλυση, ενδέχεται να μην είναι τόσο αξιόπιστη όσο οι πιο προηγμένες τεχνικές όπως η CASA.
Ποιο ποσοστό κατακερματισμού του DNA στα κύτταρα του σπέρματος θεωρείται υψηλό και είναι ακόμα δυνατή η επίτευξη εγκυμοσύνης με φυσικό τρόπο;
Ένα ποσοστό κατακερματισμού του DNA άνω του 30% θεωρείται υψηλό. Σπέρμα με υψηλό κατακερματισμό DNA μπορεί ακόμα να γονιμοποιήσει ένα ωάριο, αλλά μπορεί να μειώσει την πιθανότητα φυσικής σύλληψης και να αυξήσει τον κίνδυνο αποβολής ή αποτυχίας εμφύτευσης. Ωστόσο, η επίτευξη εγκυμοσύνης με φυσικό τρόπο εξακολουθεί να είναι δυνατή, αν και οι πιθανότητες μπορεί να είναι μικρότερες σε σύγκριση με τους άνδρες με χαμηλότερα ποσοστά κατακερματισμού. Τα ζευγάρια μπορεί να επωφεληθούν από τις τεχνολογίες υποβοηθούμενης αναπαραγωγής (ART), όπως η εξωσωματική γονιμοποίηση ή η ICSI, όπου μπορεί να επιλεγεί σπέρμα με χαμηλότερο κατακερματισμό του DNA.
Πόσο προβληματικό είναι το 1% του φυσιολογικού σχήματος στο σπέρμα; Θα ήταν κάτι εύκολο να αντιμετωπιστεί;
Ένα αποτέλεσμα μορφολογίας που δείχνει 1% φυσιολογικό σχήμα θεωρείται σοβαρό ζήτημα, γνωστό ως τερατοζωοσπερμία. Ενώ αυτό μπορεί να μειώσει την ικανότητα του σπέρματος να γονιμοποιήσει ένα ωάριο με φυσικό τρόπο, δεν εμποδίζει απαραίτητα τη σύλληψη. Οι θεραπευτικές επιλογές εξαρτώνται από την υποκείμενη αιτία, και σε ορισμένες περιπτώσεις μπορεί να συνιστώνται αλλαγές στον τρόπο ζωής, φάρμακα (όπως αντιοξειδωτικά) ή μέθοδοι ART, όπως η ICSI (ενδοκυτταροπλασματική έγχυση σπέρματος), για να ξεπεραστεί το πρόβλημα.
Ποιος είναι ο σκοπός της φαρμακευτικής αγωγής όπως το Clomid και η HCG;
Το Clomid (κιτρική κλομιφαίνη) και η HCG (ανθρώπινη χοριακή γοναδοτροπίνη) χρησιμοποιούνται συχνά για τη θεραπεία της ανδρικής υπογονιμότητας, ιδίως σε περιπτώσεις χαμηλού αριθμού σπερματοζωαρίων ή χαμηλών επιπέδων τεστοστερόνης. αυτά τα φάρμακα μπορούν να βοηθήσουν στη βελτίωση του αριθμού και της ποιότητας του σπέρματος σε άνδρες με ορισμένες ορμονικές ανισορροπίες.
- Clomid: Διεγείρει τον οργανισμό να παράγει περισσότερη τεστοστερόνη μπλοκάροντας τους υποδοχείς οιστρογόνων στον εγκέφαλο, γεγονός που συμβάλλει στη βελτίωση της παραγωγής σπέρματος.
- HCG: Μιμείται την ωχρινοτρόπο ορμόνη (LH), η οποία διεγείρει τους όρχεις να παράγουν περισσότερη τεστοστερόνη και σπέρμα.
Ο γιατρός μου πρότεινε να δοκιμάσω κανονική εξωσωματική γονιμοποίηση με ICSI παρά το 1% φυσιολογικού σχήματος και το 98% μη φυσιολογικού σχήματος της κεφαλής του σπέρματος. Συμφωνείτε σε αυτό;
Η ICSI συνιστάται συχνά σε περιπτώσεις όπου η μορφολογία των σπερματοζωαρίων είναι κακή (όπως στην περίπτωσή σας με 1% φυσιολογική μορφολογία). Αυτή η διαδικασία περιλαμβάνει την απευθείας έγχυση ενός μόνο σπερματοζωαρίου στο ωάριο, πράγμα που σημαίνει ότι η ικανότητα του σπερματοζωαρίου να κολυμπά ή το ανώμαλο σχήμα του είναι λιγότερο κρίσιμα. Λαμβάνοντας υπόψη τα αποτελέσματα της μορφολογίας του σπέρματός σας, η ICSI είναι γενικά μια καλή επιλογή για την αύξηση των πιθανοτήτων γονιμοποίησης, ακόμη και με μη φυσιολογικό σχήμα σπέρματος.
Υπάρχει κάτι που μπορεί να γίνει για να αυξήσει τα σπερματοζωάρια με φυσιολογική μορφή;
Η βελτίωση της μορφολογίας του σπέρματος μπορεί να αποτελέσει πρόκληση, αλλά ορισμένες αλλαγές στον τρόπο ζωής και θεραπείες μπορεί να βοηθήσουν:
- Τροποποιήσεις του τρόπου ζωής: Αποφύγετε το κάπνισμα, το υπερβολικό αλκοόλ, την έκθεση σε τοξίνες και διατηρήστε μια υγιεινή διατροφή και βάρος.
- Συμπληρώματα αντιοξειδωτικών: Ο ψευδάργυρος, το σελήνιο, η βιταμίνη C και το CoQ10 μπορεί να βελτιώσουν την ποιότητα του σπέρματος μειώνοντας το οξειδωτικό στρες.
- Φαρμακευτική αγωγή: Οι ορμονικές θεραπείες, όπως το Clomid ή η HCG, μπορεί να βοηθήσουν εάν η αιτία είναι ορμονική.
- ART: Σε περιπτώσεις όπου η μορφολογία παραμένει κακή, οι τεχνικές ART, όπως η ICSI, μπορούν να βοηθήσουν στην παράκαμψη του προβλήματος.
Εάν το ποσοστό είναι υψηλό, υπάρχει κάτι που μπορούμε να κάνουμε για να μειώσουμε τον κατακερματισμό του DNA;
Ναι, υπάρχουν διάφοροι τρόποι για να μειωθεί δυνητικά ο κατακερματισμός του DNA στο σπέρμα:
- Αντιοξειδωτική θεραπεία: Συμπληρώματα όπως η βιταμίνη C, η βιταμίνη Ε, το CoQ10 και το σελήνιο μπορούν να βοηθήσουν στη μείωση του οξειδωτικού στρες, το οποίο αποτελεί κοινή αιτία κατακερματισμού του DNA.
- Αλλαγές στον τρόπο ζωής: Αποφύγετε το κάπνισμα, μειώστε την κατανάλωση αλκοόλ, διαχειριστείτε το στρες και αποφύγετε την έκθεση σε περιβαλλοντικές τοξίνες.
- Ιατρική παρέμβαση: Σε ορισμένες περιπτώσεις, θεραπείες όπως η αποκατάσταση κιρσοκήλης (εάν υπάρχει κιρσοκήλη) ή η χρήση ειδικών τεχνικών επιλογής σπέρματος κατά την εξωσωματική γονιμοποίηση (π.χ. PICSI) μπορεί να βοηθήσει στην επιλογή σπέρματος με λιγότερο κατακερματισμό του DNA.
Υπάρχουν συμπληρώματα που θα μπορούσατε να προτείνετε για τη βελτίωση του σπέρματος;
Τα συμπληρώματα που συνήθως συνιστώνται για τη βελτίωση της υγείας του σπέρματος περιλαμβάνουν: Πάντα να συμβουλεύεστε το γιατρό σας πριν ξεκινήσετε οποιαδήποτε συμπληρώματα για να βεβαιωθείτε ότι είναι κατάλληλα για τη συγκεκριμένη περίπτωσή σας.
- CoQ10: 200 mg ημερησίως συνιστώνται συχνά για τη βελτίωση της κινητικότητας του σπέρματος και τη μείωση του οξειδωτικού στρες.
- Ψευδάργυρος: Σημαντικός για την παραγωγή σπέρματος και τα επίπεδα τεστοστερόνης.
- Σελήνιο: Ένα αντιοξειδωτικό που μπορεί να βελτιώσει τη μορφολογία και την κινητικότητα του σπέρματος.
- L-καρνιτίνη: Συχνά χρησιμοποιείται για τη βελτίωση της κινητικότητας του σπέρματος.
Τι γίνεται αν υπάρχει χαμηλός αριθμός σπερματοζωαρίων μετά από αναστροφή της βασεκτομής
Ο χαμηλός αριθμός σπερματοζωαρίων μετά από αναστροφή της αγγειεκτομής μπορεί να οφείλεται σε ουλές ή αποφράξεις. Διάφορες επιλογές μπορεί να βοηθήσουν:
- Φάρμακα: HCG μπορεί να διεγείρουν την παραγωγή σπέρματος.
- Χειρουργική επέμβαση: Μια επαναληπτική αναστροφή της αγγειεκτομής ή άλλες χειρουργικές επιλογές μπορεί να είναι απαραίτητες εάν υπάρχουν αποφράξεις.
- ART: Εάν ο αριθμός των σπερματοζωαρίων παραμένει χαμηλός, η εξωσωματική γονιμοποίηση ή η ICSI μπορεί να βοηθήσει στην παράκαμψη του προβλήματος, χρησιμοποιώντας απευθείας το διαθέσιμο σπέρμα για τη γονιμοποίηση του ωαρίου.
Μου είπαν ότι δεν χρειάζεται να κάνω τεστ κατακερματισμού DNA, αφού πρέπει να κάνουμε ICSI λόγω πολύ χαμηλού αριθμού σπερματοζωαρίων και χαμηλής κινητικότητας. Ισχύει αυτό;
Ενώ η ICSI μπορεί να βοηθήσει στην παράκαμψη πολλών ζητημάτων που σχετίζονται με τον χαμηλό αριθμό σπερματοζωαρίων και την κινητικότητα, η εξέταση κατακερματισμού του DNA μπορεί να εξακολουθεί να είναι χρήσιμη. Ο υψηλός κατακερματισμός του DNA μπορεί να επηρεάσει την ποιότητα των εμβρύων και την επιτυχία της γονιμοποίησης, ακόμη και με ICSI. Εάν ο κατακερματισμός είναι υψηλός, τεχνικές όπως η PICSI (όπου επιλέγονται σπερματοζωάρια με χαμηλότερα ποσοστά κατακερματισμού) ή αντιοξειδωτικές θεραπείες θα μπορούσαν να βελτιώσουν τα αποτελέσματα. Συζητήστε οποιαδήποτε απορία σας με τους ειδικούς γονιμότητας του Κέντρου EmBIO.
Επικοινωνήστε μαζί μας για να συζητήσουμε αν όντως χρειάζεστε σπερμοδιάγραμμα και να σας ενημερώσουμε για το κόστος του.

